Web予約、LINE予約、電話予約をお願いします。

超音波内視鏡とは(膵がん検診)

超音波内視鏡とは(膵がん検診)

膵臓は「沈黙の臓器」と言われ、膵がんが見つかった時点では、もはや進行していることが多く、がん死亡原因の第4位となっています。たとえ、切除可能膵がんであっても、多くが遠隔転移のリスクを持っていて、膵がんの相対5年生存率は9.8%と報告され、予後不良の悪性腫瘍のひとつとされています。
これは膵がんが発見された時点で、Stage IV症例(最も悪い状態)が約半数弱を占めており、早期の段階での診断が難しいためと言われています。早期の段階では無症状かつ腫瘍マーカーの上昇も伴わないことが多いうえに、CTや腹部エコーを受けていたとしても画像に写らないこともあるからです。実際、多くの基幹病院でも早期診断された膵がん(Stage 0、Stage IA(腫瘍径10mm未満))の治療例は、非常に少ないのが現状です。私の勤務していた京都医療センターでもStage 0, Stage IAで切除された膵がんは10年間で数例しかありません。
しかし、膵がんの予後を改善するためには早期診断に努めなければなりません。先人の努力によって、Stage 0、Stage IAの診断比率は何とか20%近くまで診断できるようになってきました。早期診断して治療できると、10年生存率はStage 0で94.7%、Stage IAで93.8%と報告されています。欧米2016年の報告でも、腫瘍径が最も生存率に影響する因子であることが報告されています。つまり、小径で発見できれば膵がんの予後を改善できるのです。
膵がんの予後改善のためには腫瘍径10mm以下の早期の膵がんの発見および治療介入が重要となります。
いち早く、膵がん早期診断に取り組んだ広島県・尾道市では「膵がん早期診断プロジェクト」を立ち上げ、早期膵がん(Stage0, I)膵がんの診断件数が増加した結果、外科的切除率の改善、5年生存率の向上が認められたと報告されています。
小膵がんを発見するためには、膵がんのリスクのある集団を積極的に精査・フォローする必要があります。
2006年に「膵がん診療ガイドライン」で初めて膵がんの危険因子が記載されました。
| 因子 | リスクレベル |
|---|---|
| 膵がん家族歴(第一度近親者:親・子・兄弟) | |
| 膵がんが1人 | 4.5倍 |
| 膵がんが2人 | 6.4倍 |
| 膵がんが≧3人 | 32.0倍 |
| 50歳未満の膵がん患者がいる場合 | 9.31倍 |
| 因子 | リスクレベル |
|---|---|
| 遺伝性膵がん症候群 | 6.79倍 |
| 喫煙 | 1.68倍 |
| 大量飲酒 (エタノール37.5g/day以上) |
1.22倍 |
| 肥満 (20代男性でBMI30以上) |
3.5倍 |
| 糖尿病 | 1.94倍 |
| 慢性膵炎 | 13.3倍 |
| IPMN | 16.7倍 |
| 膵嚢胞 | 3倍 |
表中の因子以外にも、胆石、塩素化炭化水素/血液型(非O)、H.pylori感染、胃潰瘍既往、HBV感染、歯周病も危険因子とされています。
これらのリスク因子を単一で評価するのではなく、複数の因子を組み合わせることで、膵がん高リスク群を抽出し、
精査することで、効率よく膵がんの早期発見を目指しているプロジェクトもあります。
米国では膵がん高リスク群に対して積極的にサーベイランスを実施することにより年率1.6%で膵がん
あるいはhigh grade dysplasia(いわゆる粘膜内がん)を発見して、膵がんの90%が切除可能であったと報告されています。
つまり、膵がんの高リスク群を継続的にフォローし続けることで、小膵がんを発見し、その予後を改善することができるのです。
では、具体的にはどのような所見や症状がある場合が膵がん高リスク群なのでしょうか。
Low-grade riskが3ポイント以上ある場合やHigh-grade riskが1ポイント以上ある場合には膵がん高リスク群と考え、
膵がん精査を勧め、今後のフォローに努める必要があります。
ただ、一般的にわかりにくいと思いますので、下記に該当する方は膵がんのリスク因子があると判断し、
無症状でも検査をうけることをお勧めします。

膵がん高リスク群に対しては超音波内視鏡検査やMRIの精密検査を初回スクリーニング時に行うことが推奨されています。特に超音波内視鏡検査は膵精査の中心的存在とされていますが、検査者の知識や経験により、診断能にばらつきがあるとも言われており、習熟した施設で行うことが望ましいとされています。院長は京都医療センター在職中に超音波内視鏡検査を1000例以上こなし、EUS-FNA・FNB(超音波内視鏡下吸引細胞診・生検)やEUS関連治療(EUS-CD、EUS-RV、EUS-HGS、EUS-CDS等)も200件以上施行した経験があります。安心して超音波内視鏡検査を受けて頂くことができます。当院ではオリンパス社製のコンベックス型超音波内視鏡を導入し、胆膵系の精査をしています。膵がん高リスク群の方は是非、当院の超音波内視鏡検査をお受けください。以後、3〜6カ月ごとに定期的な画像検査および血液検査を行う必要もあることを自覚してください。
もし、膵内に腫瘤性病変を認めた場合にはEUS-FNAも当院では可能です。EUS-FNAが2010年に保険収載されてから、膵腫瘍に対して高い正診率が報告されています。組織を取ることで確診が得られますし、MSI検査(がんゲノム検査)も2018年より保険収載され可能となりました。たとえStage IV症例であっても、膵がんを疑う場合には「可能な限り病理診断を行う」ことで、今後の治療方針に役立つことになります。当院では膵がん高リスク群では、保険診療にて超音波内視鏡検査やMRI/MRCP(当院、隣の「やまなクリニック」にて施行)にて精査します。ただ単に、膵疾患が心配な方は膵がん検診をお受け頂くこともできます。

▲図1:コンベックス型超音波内視鏡
内視鏡の先端に超音波観測装置がついた特殊な内視鏡です(図1)。口から挿入して、胃や十二指腸から膵臓や胆管、胆のうを超音波装置にて観察する検査です(図2)。
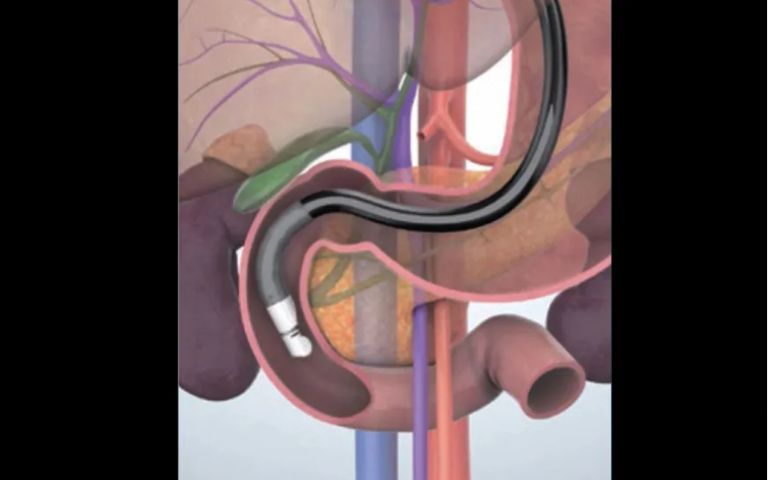
▲図2:コンベックス型超音波内視鏡
通常の胃カメラとは全く違うので、食道・胃・十二指腸の観察はできません。(しかし、食道や胃・十二指腸にできた粘膜下腫瘍に関しては観察ができます。)
腹部エコーに比べると、膵臓や胆道、胆のうを詳細に観察できます。特に膵鈎部(すいこうぶ)や膵尾部といった膵臓の端っこ、胆のう管まで観察ができますが、胃の手術をされた方や、内臓脂肪の多い方は観察が不十分となることもあります。
膵臓に腫瘍がある場合には内視鏡の鉗子孔から穿刺針を出して、胃壁や十二指腸壁を貫いて、膵臓の細胞を取ります(図3)。
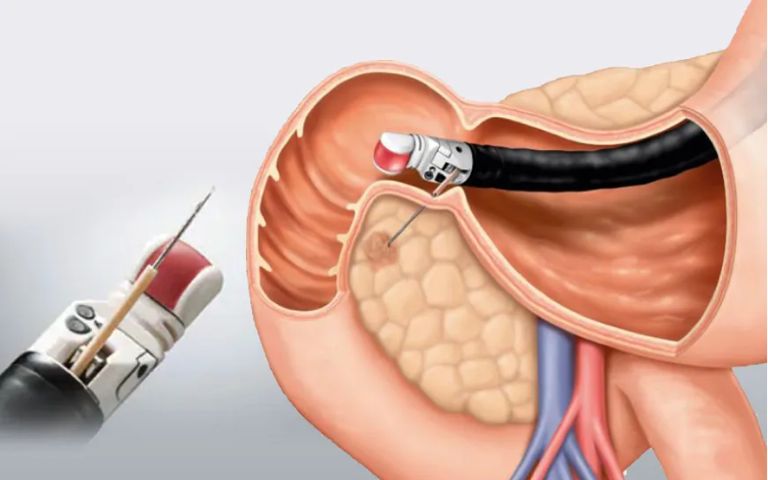
▲図3:吸引細胞診
最近では穿刺針の改良により、1回の穿刺にて十分量の組織が取れるようになってきました。合併症として出血、穿孔、膵炎等の可能性もありますが、欧米では日帰り手術として行われています。当診療所でも症例によりますが、細胞採取は可能です。
検査予約

Web予約、LINE予約、電話予約をお願いします。
検査前日

夕食は、前日21時までに済ませてください。
夕食はおかゆ、うどんなどの消化の良い食べものを召し上がってください。
ワカメやこんにゃくなどの胃の中に残りやすいものは、できるだけ避けてください。
21時以降は水分(水・お茶)は自由に飲んで頂いても構いません。
検査当日:朝

当日の朝は絶食です。なにも食べずに来院してください。
水分(水・お茶のみ)は検査直前まで、自由に飲んで頂いても構いません。
普段から朝に内服薬がある場合は、朝の6時までに内服してください。
また、糖尿病の内服薬やインスリンを使っている方は、当日朝の内服・使用は中止してください。
指定された時間(検査予定時間の30分前)には来院してください。
来院後

受付後にタブレット問診をお願いしています。
検査内容は40問近くありますが、5分程度で終了します。
鎮静剤を使用しますので、処置ブースで点滴を取り、内視鏡室に入って頂きます。
胃の泡を消す薬を飲んで頂きます。
点滴より鎮静剤を入れ、喉の麻酔を追加して内視鏡を挿入します。
超音波内視鏡検査は20分程度で終了します。
必要に応じて造影検査や吸引細胞診を行います。
鎮静剤を用いますので、検査後の車やバイク、自転車の運転は出来ませんので、公共交通機関をご利用ください。
検査後

検査ベッドのままリカバリースペースに移動し、目がすっきりと覚めるまでリカバリースペースで休憩して頂きます。
覚醒したあとに、検査結果をご説明します。
吸引細胞診を行った場合には、後日対面診療かオンライン診療にて結果をご説明します。
検査後の飲食は1時間後より可能です。
ただし、吸引細胞診を行った場合には、飲食は控え目にお願いします。
検査を行うにあたっては、細心の注意を払って検査を行いますが、ごく稀に以下の様な事が起こる場合(偶発的)があります。その場合には、保険診療にて対処させて頂きます。時に保険診療にて対処できない場合もあります。
(初診料、再診料、土日加算は含みません)
| 1割負担の方 | およそ2,000円 |
|---|---|
| 3割負担の方 | およそ7,000円 |
※吸引細胞診の場合は1,800円〜6,000円追加
上記、心当たりのある方は当院受診をお勧めします。

膵がん高リスク群の丁寧な拾い上げと、丹念に経過を追っていく取り組みが膵がん早期発見には重要となります。膵がん早期発見に特化した詳細な検査(超音波内視鏡やMRI/MRCP)コースを組み、膵がん早期診断の必要性を啓蒙することが重要と思っています。
他の画像診断にて膵管内乳頭粘液性腫瘍(IPMN)を含む膵のう胞性疾患や膵管および分枝の拡張、狭窄、途絶、膵の限局的萎縮、くびれ、膵石灰化(慢性膵炎・膵石)などを指摘された場合にも超音波内視鏡検査を含めた精査・経過観察を行い、細かな変化を見逃さないことが大事です。
採血データで膵酵素上昇や腫瘍マーカーの上昇を指摘された場合には、是非、超音波内視鏡検査をお願いします。
全国各地で、尾道方式を参考に膵がん早期診断の取り組みがなされ、その成果が報告されるようになってきています。京都市伏見区でも当院が中心となって、膵がん早期診断を目指して、超音波内視鏡検査やMRIを駆使した膵がん検診を行いたいと考えています。膵がんが気になる方は是非、申し込んでください。
TOP