
内視鏡ドック

内視鏡ドック
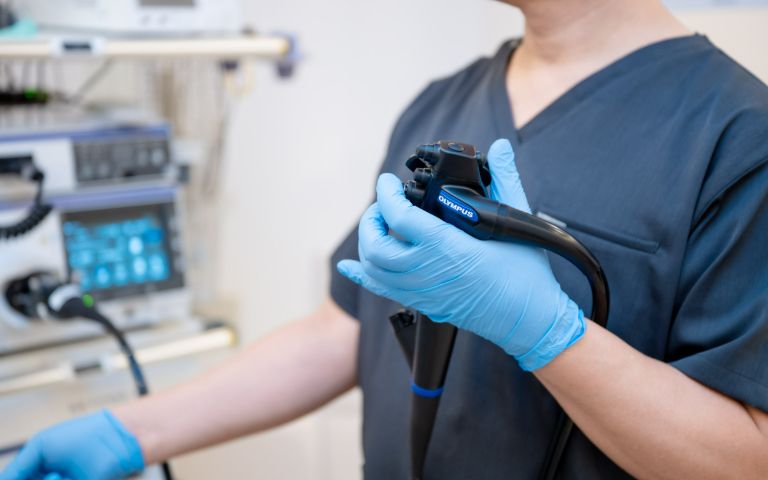
病院・診療所では身体に異常(症状)があれば、健康保険を用いて保険診療(1割から3割負担)として検査、治療がうけられます。通常、保険診療では、それぞれの病気に対して検査や治療内容が決められているので、その制限内でしか検査・治療を受けることができません。
無症状で、『胃がんが心配』『大腸がんが心配』『膵がんが心配』だけでは、保険診療を利用して検査はできません。これは健康診断として扱われます。
厚生労働省では厳密に、健康診断は、保険診療の禁止事項として提示されています。そのような場合に、当院は内視鏡ドックを設定しました。

がん情報サービスによると、
☆日本人が一生のうちにがんと診断される確率は(2019年データ)、男性で65.5%(2人に1人)、女性51.2%(2人に1人)となっています。
つまり、2人に1人が『がん』にかかると言われています。
がん罹患数(新たにがんと診断された数)では、大腸がん1位、胃がん3位、膵がん6位となっています。
胃がんや大腸がんは早期に見つければ内視鏡治療で切除ができ、臓器を失わずにすみます。
つまり、早く見つければ見つけるほど、内視鏡を使って短時間で、完治できるのです。
また、膵がんにおいても早く見つけて手術すれば完治することが期待できます。
ではどのようなタイミングで検査すればよいのでしょうか。それは、全く症状がない時点(無症状)での検査が必要なのです。
そのため、保険診療は適応できなくなります。当院ではそのような場合にも対応できるように内視鏡ドックを開設しました。
無症状のうちに検査を受けて早期発見を心がけましょう。
| 総数 | 男性 | 女性 | |
|---|---|---|---|
| 1位 | 大腸 | 前立腺 | 乳房 |
| 2位 | 肺 | 大腸 | 大腸 |
| 3位 | 胃 | 胃 | 肺 |
| 4位 | 乳房 | 肺 | 胃 |
| 5位 | 前立腺 | 肝臓 | 子宮 |
| 6位 | 膵臓 | 膵臓 | 膵臓 |
臨床進行度別5年相対生存率を見れば理解できます。
の3通りに分けて、5年相対生存率で評価します。
相対生存率とは、あるがんと診断された場合に治療でどのくらい命を救えるかを示す指標と考えてください。
相対生存率が高いほど、命を救えたと理解できます。
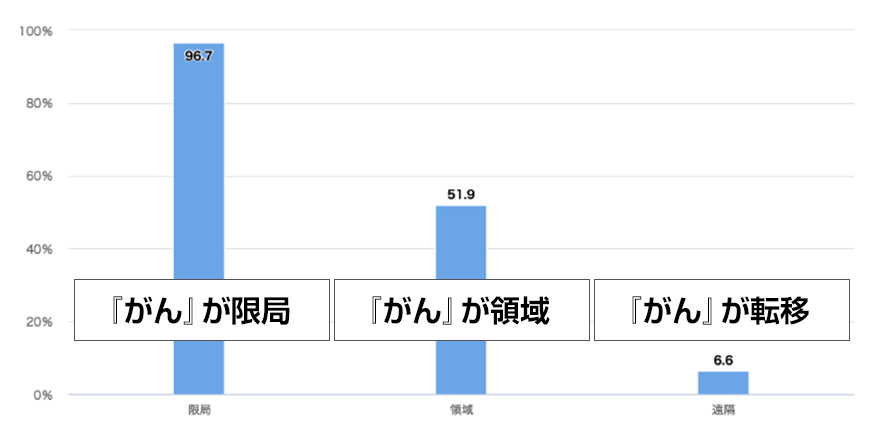
臨床進行度別 5年相対生存率(胃・男女計・年診断例)
臨床進行度別 5年相対生存率(大腸・男女計・年診断例)
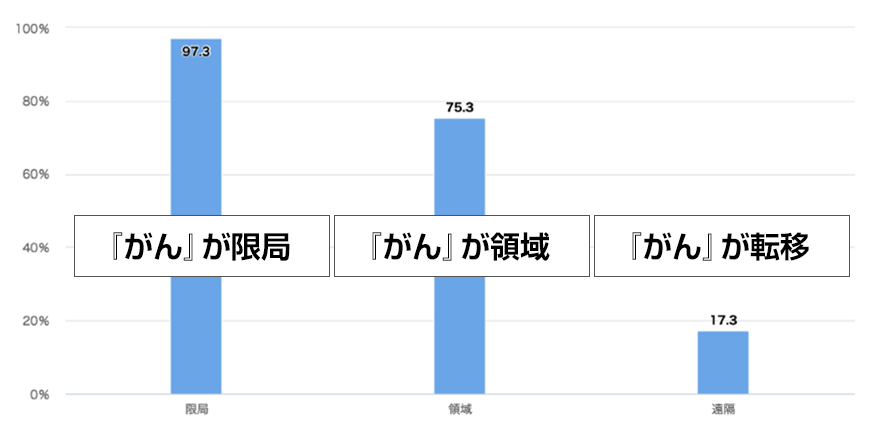
胃がん、大腸がんの場合、ともに①『がん』が臓器に限局している場合には、5年相対生存率は96〜97%であり、ほとんどの方が5年後は生存していることがわかります。
早く発見することで命が助かることがわかります。
無症状での早期発見が必要です。
無症状でも胃カメラ・大腸カメラを受けてください。
しかし、膵がんの場合はどうでしょう。
臨床進行度別 5年相対生存率(膵臓・男女計・年診断例)
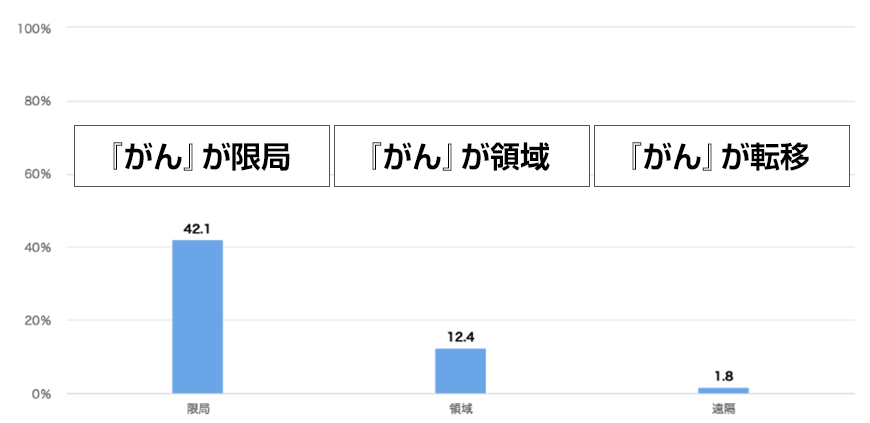
限局されて発見されても5年相対生存率は42%と半数も助かりません。
これは、限局されて発見しても、膵がんは広範囲に周囲に拡がっているからです。
では、膵がんの場合は、早期発見は無駄なのでしょうか。
そんなことはありません。小さな状態で発見すれば生存率は改善できるのです。
10mm未満で発見された膵がんに関しては、10年生存率は94.7%とも報告されています。
欧米2016年の報告で、腫瘍径が最も生存率に影響する因子であることが報告されています。
つまり小径(10mm未満)で発見できれば、胃がんや大腸がんと同様に予後が改善できるのです。
腫瘍径10mm以下の腫瘤を診断するためには、感度(病気の人を検出する力)、
特異度(病気でない人を検出する力)の高い検査である超音波内視鏡検査をお勧めします。
いち早く、膵がん早期診断に取り組んだ広島県・尾道市では「膵がん早期診断プロジェクト」を立ち上げ、
早期膵がん(10mm未満)の診断件数が増加した結果、外科的切除率の改善、5年生存率の向上が認められたと報告されています。
このプロジェクトでも使われたのは超音波内視鏡検査でした。
膵がんのリスクファクターも明らかになっています。
リスクファクターのある方は、無症状のうちにより感度・特異度の高い検査(超音波内視鏡検査)を受けてください。
このうち、①②に関しては、膵がん検診の対象となります。
しかし、糖尿病の血糖コントロールが悪化したり、③〜⑩を指摘されている方は、保険診療で超音波内視鏡検査を行えます。
より早期の膵がん発見に努めるためには、
リスクファクターのある方は無症状のうちから、超音波内視鏡検査を受けてください。
当院では腹痛・背部痛・体重減少のいずれかがあり、胃カメラ・大腸カメラで異常がない方は、膵がんを疑い保険診療として超音波内視鏡検査をお勧めしています。
腹痛・背部痛・体重減少のある方は、まず当院で胃カメラ・大腸カメラを受けた後に超音波内視鏡検査をお受けください。
何歳から検査を受けた方がよいでしょうか。
胃がん、大腸がん、膵がんに関して、どの年齢層に好発年齢があるかを検討すれば理解できます。
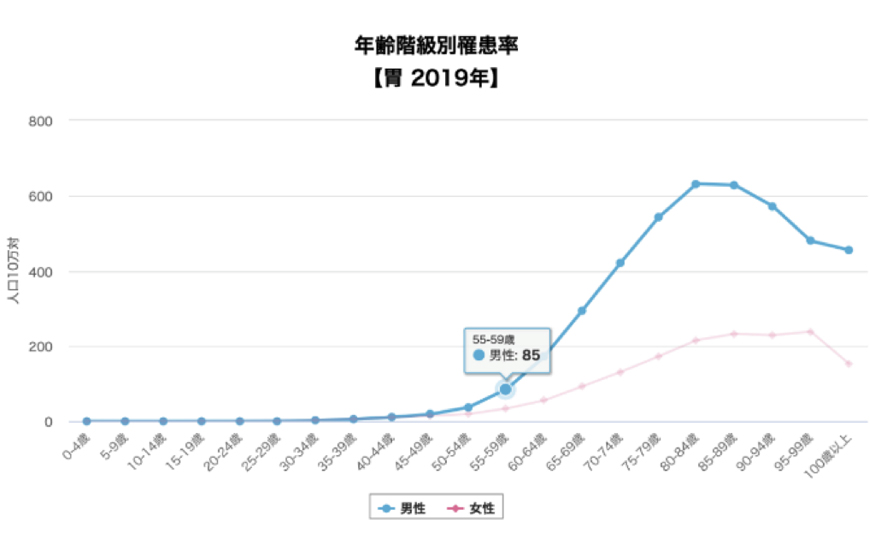
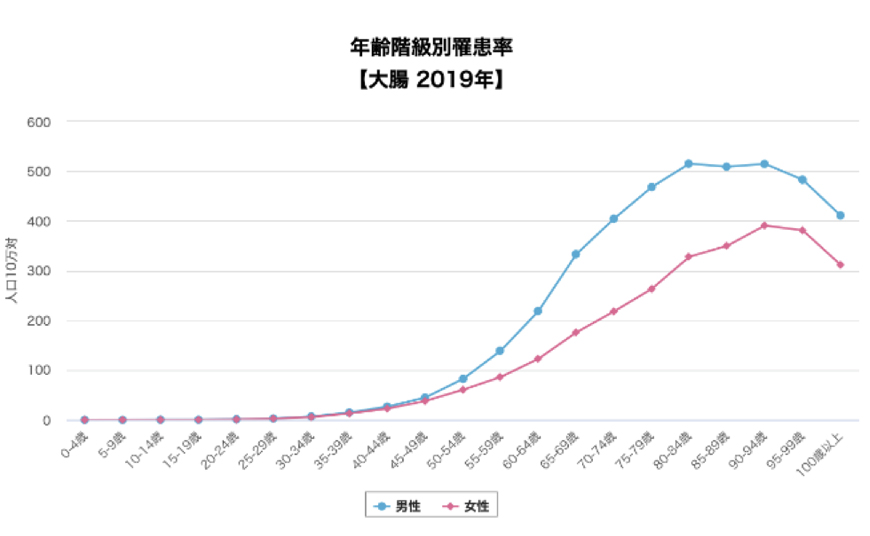
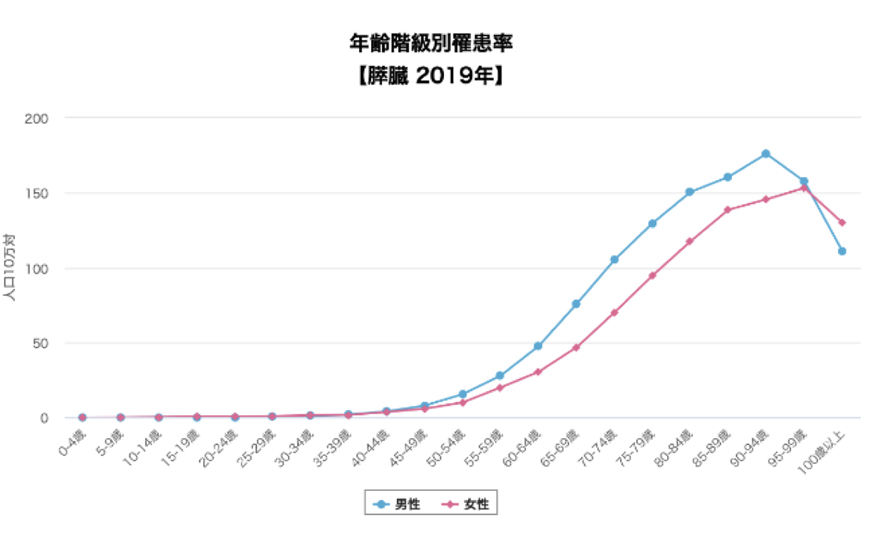
各がんに関して40歳未満では、ほとんど罹患率はありません。
胃がんや大腸がんの罹患率が増加する40歳ごろより胃カメラや大腸カメラは受けてください。
膵がんは50歳からで良いのではないかと思っています。
胃がんや大腸がんに関して、どうせ検査をするのであれば、『質の高い検査』をした方が良いのは明白です。『最新の機器は最良の機器』です。わずかな凹凸や色調変化を見逃さず、粘液の取れた綺麗な写真を撮る努力が、早期発見に繋がります。当院ではハイビジョン内視鏡と高解像度モニター(4Kモニター)にて精密検査と同等の内視鏡ドックを行っています。しっかり視るためには、鎮静剤を使用して行い、患者さんの苦痛も軽減するようにしています。
同日胃カメラ・大腸カメラも可能です。生検が必要な場合にも対応可能で、大腸ポリープがあれば切除も可能です。ただし、生検やポリープ切除した場合には保険診療に切り替わることをご了承ください。
更に、膵がん検診として最新の超音波内視鏡装置(UE-ME3)を導入して内視鏡ドックも行っています。超音波内視鏡検査装置は開業医で設置している診療所はほとんどありません。基幹病院や大学病院での設置がほとんどで、内視鏡ドックとして活用している診療所は皆無と言ってよいほどです。是非、膵がん検診として超音波内視鏡検査を受けてください。
私見ですが、胃カメラや大腸カメラのように、超音波内視鏡検査も、容易に検査を受けることができる診療所が増え、一般的なスクリーニングのように超音波内視鏡検査が行われたら、間違いなく膵がんの早期発見は増えます。その結果膵がんの死亡率も低下します。その先駆けとして当院では膵がん検診に力を入れています。
生涯累積がん罹患リスクを見ればわかります。2019年にがん情報センターから提示されています。
胃がんや大腸がんは男性で生涯のうち10人に1人は罹患するとされています。
生涯累積がん罹患リスクの高い疾患に関しては、無症状でも必要な検査を受けてください。
早期発見・早期治療が完治に繋がります。
| 部位 | 生涯がん罹患リスク | 何人に1人か |
|---|---|---|
| 全がん | 65.5% | 2人 |
| 食道 | 2.5% | 40人 |
| 胃 | 10.0% | 10人 |
| 大腸 | 10.3% | 10人 |
| 膵臓 | 2.7% | 38人 |
| 胆のう・胆管 | 1.2% | 87人 |
| 肝臓 | 3.0% | 33人 |
| 肺 | 10.0% | 10人 |
| 前立腺 | 11.0% | 9人 |
| 甲状腺 | 0.6% | 174人 |
| 悪性リンパ腫 | 2.3% | 43人 |
| 白血病 | 1.1% | 94人 |
| 部位 | 生涯がん罹患リスク | 何人に1人か |
|---|---|---|
| 全がん | 51.2% | 2人 |
| 食道 | 0.5% | 184人 |
| 胃 | 4.7% | 21人 |
| 大腸 | 8.1% | 12人 |
| 膵臓 | 2.6% | 38人 |
| 胆のう・胆管 | 0.9% | 106人 |
| 肝臓 | 1.5% | 68人 |
| 肺 | 5.0% | 20人 |
| 乳房 | 11.2% | 9人 |
| 子宮 | 3.4% | 29人 |
| 卵巣 | 1.6% | 62人 |
| 甲状腺 | 1.7% | 60人 |
| 悪性リンパ腫 | 2.1% | 48人 |
| 白血病 | 0.8% | 133人 |
| 胃カメラ(鎮静) | 17,000円 |
|---|---|
| 大腸カメラ(鎮静) | 30,000円 |
| 胃カメラ+大腸カメラ(鎮静) | 45,000円 |
| 超音波内視鏡(鎮静) | 30,000円 |
|---|---|
| 胃カメラ+超音波内視鏡(鎮静) | 50,000円 |
| 胃カメラ+超音波内視鏡(鎮静)+採血 | 80,000円 |
※価格は全て税抜です。
TOP
直近の3日間の
空き状況をお知らせします。
4/13(月)
残3件
4/14(火)
残5件
4/15(水)
残4件
4/13(月)
残2件
4/14(火)
残7件
4/15(水)
残8件
※同時に胃カメラ検査も可能
